স্বাস্থ্যখাতকে অগ্রাধিকার দিয়ে বাংলাদেশ জাতীয়তাবাদী দল (বিএনপি) একটি বিস্তৃত রোড ম্যাপের প্রতিশ্রুতি দিয়েছে যার নাম ‘সবার আগে স্বাস্থ্য’। এতে রোগ প্রতিরোধ, বর্ধিত স্বাস্থ্যসেবার অ্যাক্সেস এবং ফোকাসড প্রশিক্ষণ এবং অবকাঠামোর উন্নয়নের মাধ্যমে জননিরাপত্তাকে গুরুত্ব দেওয়া হয়েছে।
আধুনিক যুগে রোগ প্রতিরোধের নতুন কৌশল গড়তে কাজ করছে বিএনপি। এর মাধ্যমে তারা সবার জন্য টিকাদান ও স্বাস্থ্য শিক্ষার পাশাপাশি প্রান্তিক মানুষের মধ্যে পুষ্টি ও স্যানিটেশন সচেতনতা ছড়িয়ে দেওয়ার বড় সুযোগ তৈরি করেছে।
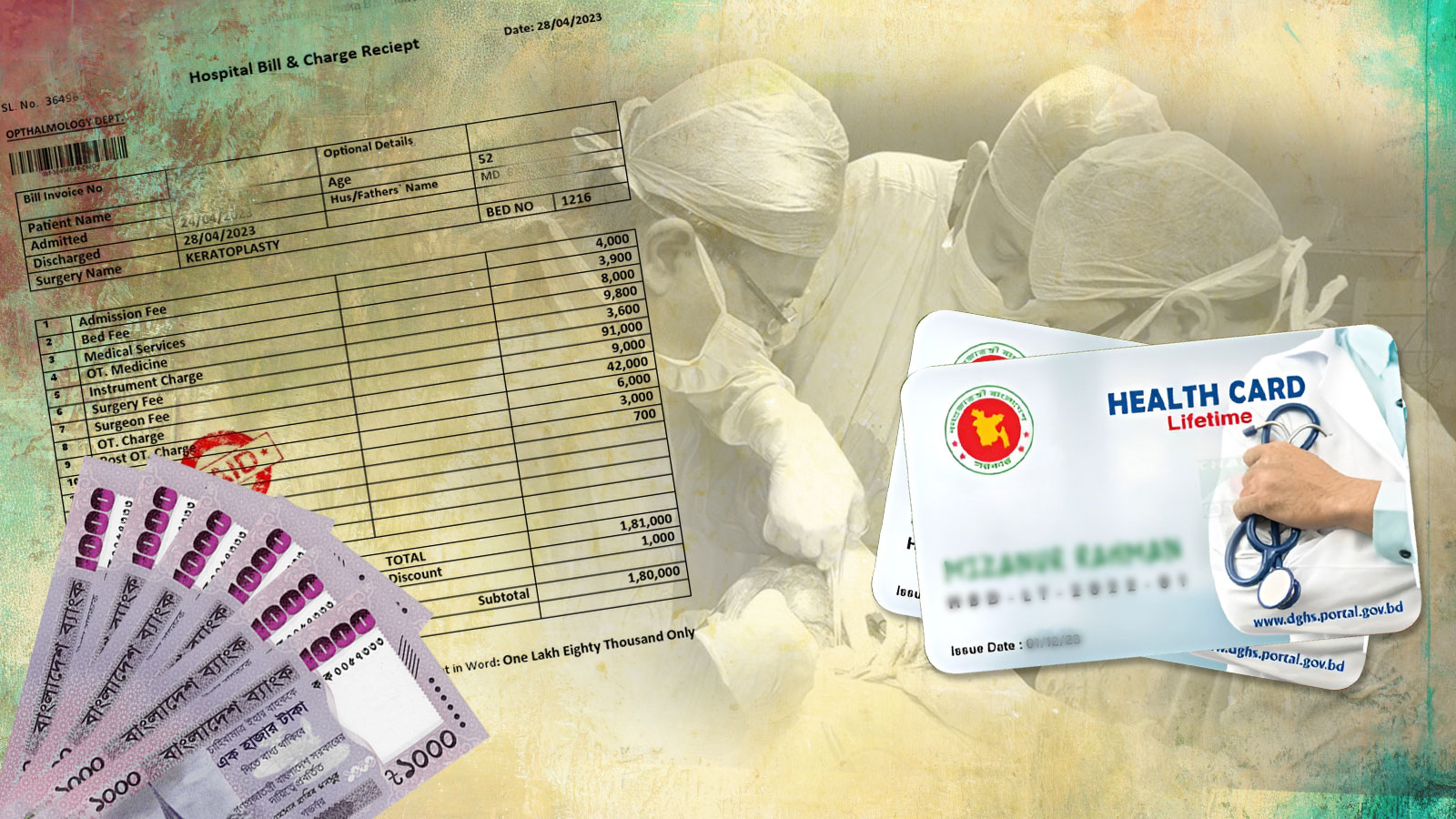
বাংলাদেশে চিকিৎসার মোট খরচের প্রায় ৭৩ থেকে ৭৪ শতাংশই মানুষকে নিজের পকেট থেকে দিতে হয়। এটি প্রতিটি পরিবারের জন্য একটি বড় বোঝা। মূলত দেশের স্বাস্থ্য ব্যবস্থার নানা দুর্বলতার কারণে এই পরিস্থিতি তৈরি হয়েছে। খরচের ভয়ে অনেকে শুরুতে ডাক্তার দেখান না। ফলে রোগ যখন জটিল হয়, তখন চিকিৎসা করা আরও কঠিন এবং অত্যন্ত ব্যয়বহুল হয়ে পড়ে। এই অতিরিক্ত খরচ অনেক মানুষকে দরিদ্র করে দিচ্ছে।
বর্তমান স্বাস্থ্য ব্যবস্থায় টাকা ও লোকবলের অভাব এবং অব্যবস্থাপনার কারণে একটি খারাপ চক্র তৈরি হয়েছে। এর ফলে দুর্নীতি বাড়ছে এবং মানুষ ঠিকমতো সেবা পাচ্ছে না। এই অবস্থা বদলাতে বিএনপি যুক্তরাজ্যের জাতীয় স্বাস্থ্য পরিষেবার (এনএইচএস) মতো সবার জন্য বিনামূল্যে বা কম খরচে চিকিৎসা নিশ্চিত করতে তিন ধাপের একটি সংস্কার পরিকল্পনা হাতে নিয়েছে। ২০২৬ সালের পরবর্তী সময়ের কথা মাথায় রেখে তারা হাসপাতাল ও সেবার মান বাড়ানোর একটি দীর্ঘমেয়াদী রূপরেখা তৈরি করেছে।
প্রস্তাবিত রোড-ম্যাপের কিছু প্রাতিষ্ঠানিক রূপরেখা
রোগ প্রতিরোধে কর্মসূচি
বাংলাদেশে এখন সংক্রামক ও অসংক্রামক—উভয় ধরনের রোগ প্রতিরোধের ওপর সবচেয়ে বেশি গুরুত্ব দেওয়া হচ্ছে। এজন্য সরকার, এনজিও এবং আন্তর্জাতিক সংস্থাগুলো মিলে সমন্বিতভাবে কাজ করছে। এই কার্যক্রমের মূল অংশ হিসেবে দেশের ৪০০টিরও বেশি উপজেলা স্বাস্থ্য কমপ্লেক্স ও কমিউনিটি ক্লিনিকে ‘এনসিডি কর্নার’ স্থাপন করা হয়েছে। এই কেন্দ্রগুলো মূলত উচ্চ রক্তচাপ ও ডায়াবেটিসের মতো দীর্ঘস্থায়ী রোগ শনাক্তকরণ, স্বাস্থ্যঝুঁকি কমানোর পরামর্শ, বিনামূল্যে ওষুধ এবং প্রয়োজনে উন্নত চিকিৎসার জন্য রেফারেল সেবা প্রদান করে। গ্রামের সাধারণ মানুষ, নিম্ন আয়ের বস্তিবাসী এবং প্রান্তিক জনগোষ্ঠীর মানুষরাই এই স্বাস্থ্যসেবার ওপর সবচেয়ে বেশি নির্ভরশীল। বিশেষ করে গর্ভবতী নারী ও বয়স্ক ব্যক্তিরা এখান থেকে সেবা নেন, তবে অনেক ক্ষেত্রে যাতায়াতের দূরত্ব, চিকিৎসার খরচ এবং সচেতনতার অভাবের মতো সমস্যার কারণে তারা ঠিকমতো সেবা পান না।
এছাড়া পর্যাপ্ত দক্ষ জনবল, বিশেষায়িত ল্যাবরেটরি এবং ওষুধের অভাবের পাশাপাশি সঠিক নিয়ম বা প্রটোকল না থাকায় রোগীরা অসুস্থতার শুরুতে চিকিৎসা না নিয়ে একদম শেষ পর্যায়ে হাসপাতালে আসেন। এর ফলে তাদের স্বাস্থ্যঝুঁকি, চিকিৎসা খরচ এবং মৃত্যুর ঝুঁকি অনেক বেড়ে যায়। এই চ্যালেঞ্জগুলো মোকাবিলায় এনসিডি কর্নারগুলো এখন বিশ্ব স্বাস্থ্য সংস্থার বিশেষ গাইডলাইন— প্যাকেজ অব এসেনশিয়াল নন-কমিউনিকেবল (পেন) অনুসরণ করছে, যার মূল লক্ষ্য হলো সীমিত সম্পদের মধ্যে আধুনিক ও তথ্যভিত্তিক পদ্ধতিতে দীর্ঘস্থায়ী রোগ নিয়ন্ত্রণ করা। এই উদ্যোগের মাধ্যমে নার্স ও চিকিৎসকদের বিশেষ প্রশিক্ষণ ও প্রয়োজনীয় ওষুধের সরবরাহ নিশ্চিত করা হচ্ছে, যা মূলত সবার জন্য মানসম্মত স্বাস্থ্যসেবা বা সর্বজনীন স্বাস্থ্য কভারেজ (UHC) নিশ্চিত করার বৈশ্বিক কৌশলেরই একটি অংশ।
সংক্রামক রোগ নিয়ন্ত্রণ ও নজরদারি
বাংলাদেশে সংক্রামক রোগ প্রতিরোধ ও নিয়ন্ত্রণে এখনো দুর্বলতা রয়েছে। উল্লেখযোগ্য দুর্বলতার একটি হচ্ছে দুর্বল অবকাঠামো।
বাংলাদেশের স্বাস্থ্যসেবা ব্যবস্থা বর্তমানে বেশ কিছু বড় চ্যালেঞ্জের মুখে রয়েছে। হাসপাতালে অতিরিক্ত ভিড়, দক্ষ স্বাস্থ্যকর্মীর অভাব এবং দুর্বল নজরদারি ব্যবস্থার কারণে সাধারণ মানুষের সুচিকিৎসা নিশ্চিত করা কঠিন হয়ে পড়ছে। বিশেষ করে ডায়াবেটিস বা উচ্চ রক্তচাপের মতো দীর্ঘস্থায়ী রোগে আক্রান্তরা সঠিক নিয়মের অভাব এবং ওষুধের সংকটের কারণে সময়মতো সেবা পান না। ফলে রোগ যখন ভয়াবহ রূপ নেয়, তখনই তারা ডাক্তারের কাছে যান—যা তাদের মৃত্যুঝুঁকি এবং চিকিৎসার খরচ দুটোই বাড়িয়ে দেয়। এই সংকট কাটাতে উপজেলা পর্যায়ের ‘এনসিডি কর্নার’গুলো এখন গুরুত্বপূর্ণ ভূমিকা রাখছে।
অন্যদিকে, পরিষ্কার-পরিচ্ছন্নতার উপকরণের অভাব এবং রোগ নির্ণয়ের সীমিত ক্ষমতার কারণে ছোঁয়াচে রোগ ঠেকানো অনেক সময় বাধাগ্রস্ত হয়। এই পরিস্থিতি সামলাতে সরকারের রোগতত্ত্ব, রোগ নিয়ন্ত্রণ ও গবেষণা ইনস্টিটিউট (আইইডিসিআর) এখন আধুনিক ও কম খরচের প্রযুক্তির মাধ্যমে রোগ পর্যবেক্ষণ ও নিয়ন্ত্রণের কাজ করছে। ইতিমধ্যেই হাম, পোলিও ও ডিপথেরিয়া ঠেকাতে জাতীয় টিকাদান কর্মসূচিকে আরও শক্তিশালী করা হয়েছে। এছাড়া কোভিড-১৯ বা ডেঙ্গুর মতো রোগগুলো মোকাবিলায় ‘ওয়ান হেলথ’ নীতি অনুসরণ করে ডিজিটাল কমিউনিটি সাপোর্ট টিম গঠন এবং টিকার পরিধি বাড়ানোর ওপর বিশেষ গুরুত্ব দেওয়া হচ্ছে।
ইপিআই প্রোগ্রাম
বাংলাদেশের টিকাদান কর্মসূচি (ইপিআই) বিশ্বজুড়ে প্রশংসিত হলেও ২০২৪ ও ২০২৫ সালে কিছু কাঠামোগত দুর্বলতা এর ধারাবাহিক সাফল্যকে কিছুটা ঝুঁকির মুখে ফেলেছে। বিশেষ করে টিকাদানের নির্ধারিত সময়সূচি মেনে না চলা এবং অনেক ক্ষেত্রে ভ্যাকসিনের ডোজ বাদ পড়ার কারণে সবার কাছে এই সুরক্ষা নিশ্চিত করা কঠিন হয়ে পড়ছে। বর্তমানে বাংলাদেশ সরকার হাম ও রুবেলা নির্মূলের লক্ষ্যে সম্মিলিত ‘এমআর’ ভ্যাকসিনের ওপর বিশেষ জোর দিচ্ছে। নিয়মিত টিকাদানের পাশাপাশি বিভিন্ন প্রচারণার মাধ্যমে শিশুদের রোগ প্রতিরোধ ক্ষমতার ঘাটতি পূরণ করার চেষ্টা চলছে, যাতে শিশুদের ‘জন্মগত রুবেলা সিনড্রোম’ থেকে রক্ষা করা যায়। ২০১০ সালের তুলনায় দেশে রুবেলার প্রকোপ ১৫ শতাংশের বেশি কমলেও, অতিরিক্ত জনসংখ্যার ঘনত্বের কারণে মাঝে মাঝেই এই রোগের প্রাদুর্ভাব দেখা দেয়। তাই রুবেলা ভাইরাস পুরোপুরি নির্মূল করতে হলে বিরতিহীনভাবে দেশের প্রতিটি শিশুর কাছে উচ্চমাত্রার টিকাদান সেবা পৌঁছে দেওয়া অত্যন্ত জরুরি।
জলবায়ু ও স্বাস্থ্য উদ্যোগ
জলবায়ু পরিবর্তনের ফলে স্বাস্থ্যের ওপর যে ক্ষতিকর প্রভাব পড়ছে, তা মোকাবিলায় পরিবেশের যত্ন নেওয়া এবং রোগব্যাধি সম্পর্কে আগেভাগে সতর্ক করার ব্যবস্থা করা হচ্ছে। এই মহাপরিকল্পনার বড় লক্ষ্য হলো ডাক্তার ও স্বাস্থ্যকর্মীদের উন্নত প্রশিক্ষণ দেওয়া। পাশাপাশি সবার জন্য বিশুদ্ধ পানি নিশ্চিত করতে আধুনিক শোধন ব্যবস্থা এবং বৃষ্টির পানি জমানোর জলাধার তৈরির ওপর জোর দেওয়া হয়েছে। এছাড়া মানুষের আয় ও দক্ষতা বাড়াতে প্লাম্বিং, ইলেকট্রিক এবং চিকিৎসা প্রযুক্তির মতো ছোট ছোট কারিগরি কোর্স সরকারিভাবে চালু করা হবে। এসব উদ্যোগের ফলে দেশের জনস্বাস্থ্যের উন্নয়ন হবে এবং একইসঙ্গে স্বাস্থ্য ও শিক্ষা খাতে নতুন কর্মসংস্থানের সুযোগ তৈরি হবে।
স্বল্পমেয়াদি কর্মপরিকল্পনা
আগামী তিন বছরে ইউনিয়ন ও উপজেলা পর্যায়ের স্বাস্থ্যকেন্দ্রগুলোকে উন্নত চিকিৎসাকেন্দ্রে রূপান্তর করা হবে। এই সময়ের মধ্যে স্বাস্থ্য খাতের ৮০ হাজার শূন্য পদ পূরণ করা করা হবে, যার মধ্যে বর্তমান নার্সিং পদের ৬২ শতাংশ এবং চিকিৎসকের ৪০ শতাংশ অভাব রয়েছে। গ্রামীণ পর্যায়ে পর্যাপ্ত স্বাস্থ্যকর্মী ও পুষ্টিবিদ নিশ্চিত করার পাশাপাশি প্রতিটি উপজেলায় ডায়ালাইসিস ও অপারেশন থিয়েটার সুবিধা চালু করা হবে। এছাড়া আধুনিক পরীক্ষা-নিরীক্ষার যন্ত্র ও দক্ষ টেকনিশিয়ান নিশ্চিত করার মাধ্যমে তৃণমূল মানুষের দোরগোড়ায় মানসম্মত স্বাস্থ্যসেবা পৌঁছে দেওয়া হবে।
মধ্যমেয়াদি পাঁচ বছরের মধ্যে সর্বজনীন স্বাস্থ্য কভারেজ
২০৩০ সালের মধ্যে দেশের অন্তত ৭৫ শতাংশ মা ও শিশুর জন্য উন্নত চিকিৎসা ও পুষ্টি নিশ্চিত করার পরিকল্পনা নেওয়া হয়েছে, যা অনেকটা যুক্তরাজ্যের এনএইচএস মডেলের আদলে তৈরি। এই ব্যবস্থার আওতায় একটি ‘সর্বজনীন স্বাস্থ্য কার্ড’ চালু করা হবে, যাতে সাধারণ মানুষকে চিকিৎসার বড় খরচ নিয়ে চিন্তায় পড়তে না হয়। বর্তমানে চিকিৎসার প্রায় ৭৩ শতাংশ ব্যয় মানুষকে নিজের পকেট থেকে দিতে হয়, যা কমিয়ে আনাই এই উদ্যোগের মূল লক্ষ্য। এছাড়া একটি দুর্নীতিমুক্ত ডিজিটাল পদ্ধতি চালু করা হবে, যার মাধ্যমে হার্ট অ্যাটাক, স্ট্রোক বা সড়ক দুর্ঘটনায় গুরুতর আহত রোগীরা যেন প্রথম এক ঘণ্টার (গোল্ডেন আওয়ার) মধ্যেই জরুরি চিকিৎসা পান, তা নিশ্চিত করা সম্ভব হবে।
দীর্ঘমেয়াদি বিশ্বমানের স্বাস্থ্যসেবা ফার্মাকোজেনেটিক্স ও পারসোনালাইজড মেডিসিন
বাংলাদেশকে একটি উন্নত স্বাস্থ্যসেবা কেন্দ্র হিসেবে গড়ে তুলতে ‘পারসোনালাইজড মেডিসিন’ বা ব্যক্তিগত জিনভিত্তিক চিকিৎসা পদ্ধতি চালুর পরিকল্পনা করা হচ্ছে। বর্তমানে সবার জন্য একই ধরণের ওষুধ ও চিকিৎসা পদ্ধতি প্রচলিত থাকলেও, এই নতুন পদ্ধতিতে প্রতিটি মানুষের শরীরের জিনের গঠন এবং শারীরিক বৈশিষ্ট্য বিশ্লেষণ করে আলাদাভাবে রোগ নির্ণয় ও চিকিৎসা দেওয়া হয়। মানুষের জিনের গঠন ও বিপাক প্রক্রিয়া ভিন্ন হওয়ায় প্রচলিত ওষুধ সবার শরীরে সমানভাবে কাজ না-ও করতে পারে। কিন্তু এই আধুনিক পদ্ধতিতে নির্ভুলভাবে সঠিক ওষুধ ও তার মাত্রা নির্ধারণ করা সম্ভব, যা ওষুধের পার্শ্বপ্রতিক্রিয়া কমায় এবং অপ্রয়োজনীয় ওষুধের খরচ বাঁচায়। বিশেষ করে ডায়াবেটিস, হৃদরোগ ও আর্থাইটিসের মতো জটিল রোগের ক্ষেত্রে এই পদ্ধতি অত্যন্ত কার্যকর। বাংলাদেশের মতো জনবহুল দেশে এই ব্যবস্থা চালু হলে সাধারণ মানুষের চিকিৎসার ব্যয় কমবে এবং দেশের সামগ্রিক জনস্বাস্থ্যের মান অনেক উন্নত হবে।
লেখক: গবেষক, নিউরোজেনেটিকস আন্ড প্রিসিশন মেডিসিন, ডিপার্টমেন্ট অব সাইকাইয়াট্রি, ফার্মাকোলজি অ্যন্ড মেডিকেল জেনেটিকস, ইউনিভার্সিটি অব ক্যালসেরি, কানাডা